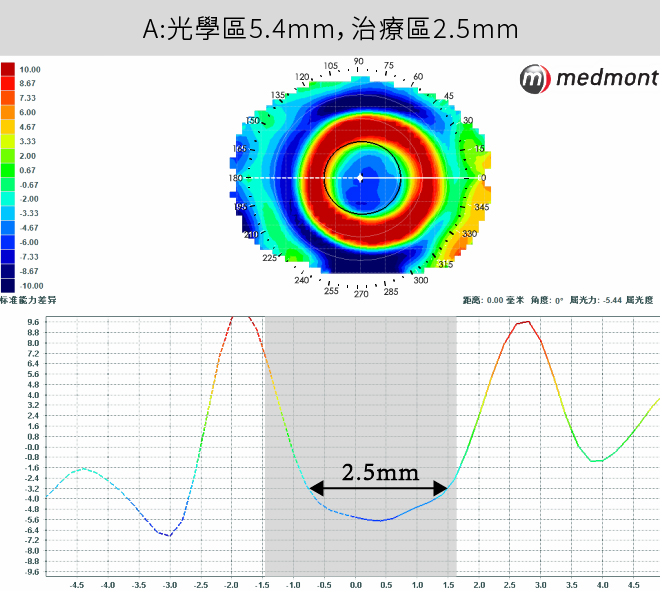
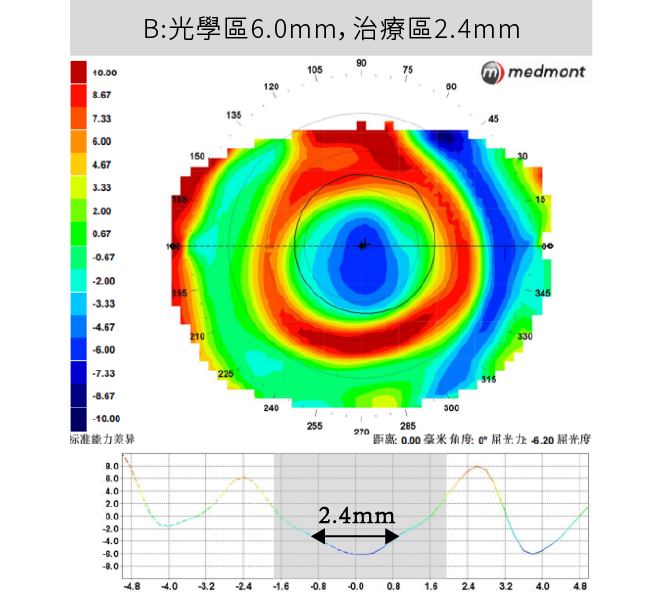
摘要:近年來,臨床上普遍認為「較小的光學區」可提升角膜塑形鏡的近視控制效果。然而,在相關討論與文獻中,「光學區」一詞往往被混用,未明確區分其所指為鏡片設計上的名義光學區直徑,或是配戴後於角膜地形圖上所呈現的中央治療區。
本文旨在澄清此一關鍵概念,指出近視控制與視覺品質相關的核心,並非單純取決於鏡片設計標示的光學區大小,而是與角膜塑形後實際形成的中央治療區之大小、形狀與邊界梯度密切相關。透過重新界定「光學區」的臨床涵義,本文期望協助臨床醫師更精準地理解Ortho-K 的作用機制,並避免因名詞混淆而導致不恰當的設計選擇或驗配策略。
指出,縮小光學區可加強週邊近視性離焦,進而有助於抑制眼軸增長[1-5]。然而,在實務討論中,「小光學區」常被視為單一、明確且可直接操作的設計參數,卻忽略了背後所涉及的光學與角膜生物力學差異。
事實上,「光學區」並非單一概念,而至少包含兩個本質不同,卻常被混為一談的層面。若未加以區分,容易導致對Ortho-K 近視控制機轉的過度簡化,甚至產生錯誤的臨床推論。
兩種常被混用的「光學區」定義
此數值在不同設計中,可能因反轉弧結構、邊弧配置、鏡片直徑與配戴穩定性而在臨床上呈現出截然不同的角膜反應。
② 高階像差分佈
③ 週邊離焦訊號號的位置與強度的重要因素
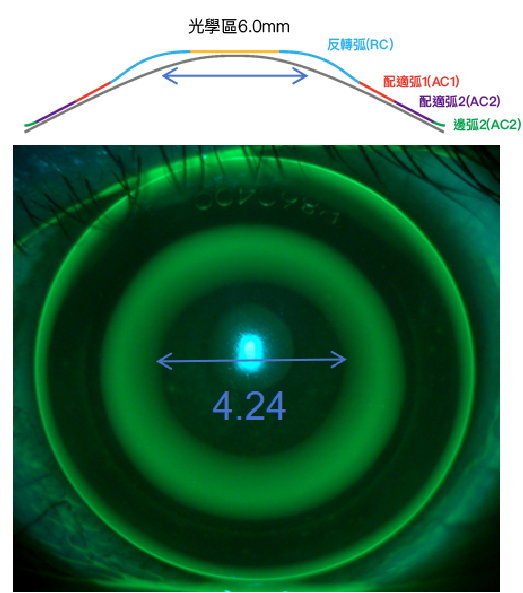
角膜塑形術(Orthokeratology)源自於早期硬式隱形眼鏡(RGP)的臨床應用與設計演進。最初在美國發展的角膜塑形鏡,屬於日戴式鏡片,其設計核心主要著重於白天視覺品質的穩定性與安全性[7]。
在日戴情境下,一般成人於明亮環境中的瞳孔直徑約為3–5mm。考慮配戴時鏡片在眨眼過程中可能產生約0.5–1.0mm 的鏡片滑動或位移,為確保視軸始終落在穩定、完整的光學區內,鏡片中央光學區的設計直徑因此設定為約6.0mm,以兼顧清晰視力與視覺穩定性[7]。
在早期角膜塑形鏡設計中,光學區以外的反轉弧主要用於協助鏡片定位與穩定貼附,並非以調控週邊離焦為設計目的,而是著眼於鏡片配戴穩定性與角膜形態改變的可控性 [7]。
對於瞳孔直徑較大的配戴者,特別是在低照度或夜間環境中,若光學區過小,光線可能經由治療區外的角膜進入眼內,導致眩光或光暈等視覺不適現象。因此,部分設計會將光學區放大至約6.5mm,以降低低照度環境下的視覺干擾 [5,7]。
隨著角膜塑形鏡由日戴式逐漸演進為夜戴式,其主要功能轉為提供白天裸眼視力。然而,鏡片的整體幾何架構並未出現根本性的設計斷層,中央光學區尺寸仍多沿用早期RGP與日戴式角膜塑形鏡所建立的6.0–6.5mm 設計邏輯 [4,7]。
若僅縮小設計光學區,卻未能有效控制鏡片定位、塑形效率與角膜反應,可能導致以下問題:
② 偏心導致視覺品質下降
③ 週邊離焦位置不穩定或分佈不對稱
1.中央治療區實際直徑
2. 治療區的幾何對稱性與定位穩定性
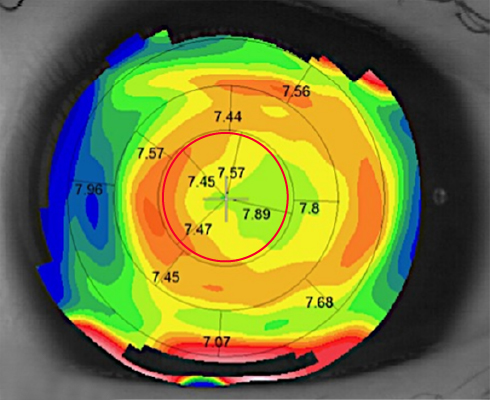
紅圈內為瞳孔區,瞳孔區塑形不均勻,不對稱,會影響視力品質及離焦訊號的強度。
3. 治療區與週邊區之間的曲率過渡梯度
平滑且可控制的梯度,有助於建立有效且可預測的周邊近視性離焦。
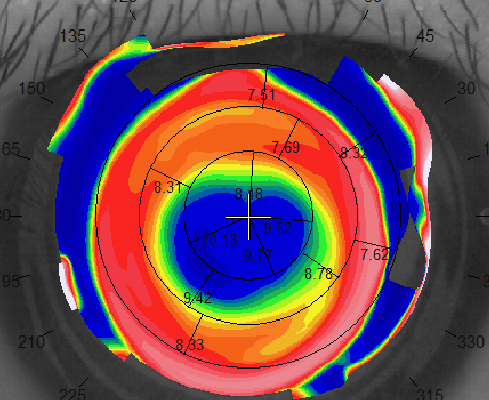
鏡片位置正位,中央治療區與週邊曲率過渡平滑可控。
② 精準解讀角膜地形圖變化
③ 在視覺品質與近視控制之間取得平衡
結論:「小光學區有助於近視控制」的臨床觀察,若未釐清其所指涉的光學區層次,容易造成概念上的混淆。本文指出,真正影響近視控制效果的,並非鏡片設計上的名目光學區,而是角膜塑形後所形成的中央治療區之實際特徵。目前市面上部分角膜塑形鏡的設計,塑形機制也可以產生較小的治療區,而無需調整原有的光學區。
透過回歸角膜地形圖,重新理解Ortho-K 的作用區域與光學機轉,將有助於提升臨床決策的精準度,並促進角膜塑形鏡設計與驗配策略的理性發展。
參考文獻
[1] Smith EL, Hung LF, Huang J. 週邊視網膜影像品質與近視發展. *Optometry and Vision Science*. 2012;89(6):720–731.
[2] Walline JJ 等. 多焦點隱形眼鏡與近視控制. *Optometry and Vision Science*. 2013;90(11):1207–1214.
[3] Chen Z, Xue F, Zhou J 等. 角膜塑形鏡設計對週邊離焦與近視控制之影響. *Eye & Contact Lens*. 2016;42(3):147–153.
[4] Queirós A, González-Méijome JM. 角膜塑形鏡於近視控制之應用回顧. *Journal of Optometry*. 2013;6(4):211–218.
[5] Kang P, Swarbrick H. 週邊屈光狀態與近視控制. *Optometry and Vision Science*. 2011;88(8):476–482.
[6] Gifford KL 等. 角膜塑形鏡臨床管理指引. *Contact Lens & Anterior Eye*. 2020;43(3):240–269.
[7] Mountford J, Ruston D, Dave T. *角膜塑形鏡:原理與臨床實務*. Butterworth-Heinemann; 2004.