在上一篇文章中,我們初步了解了相近眼軸的不同眼底狀態,這次我們來進一步了解病理性近視的概念、特徵及病因,感興趣的讀者趕快收藏起來慢慢看吧!
基於眼底病變特徵的分級方法
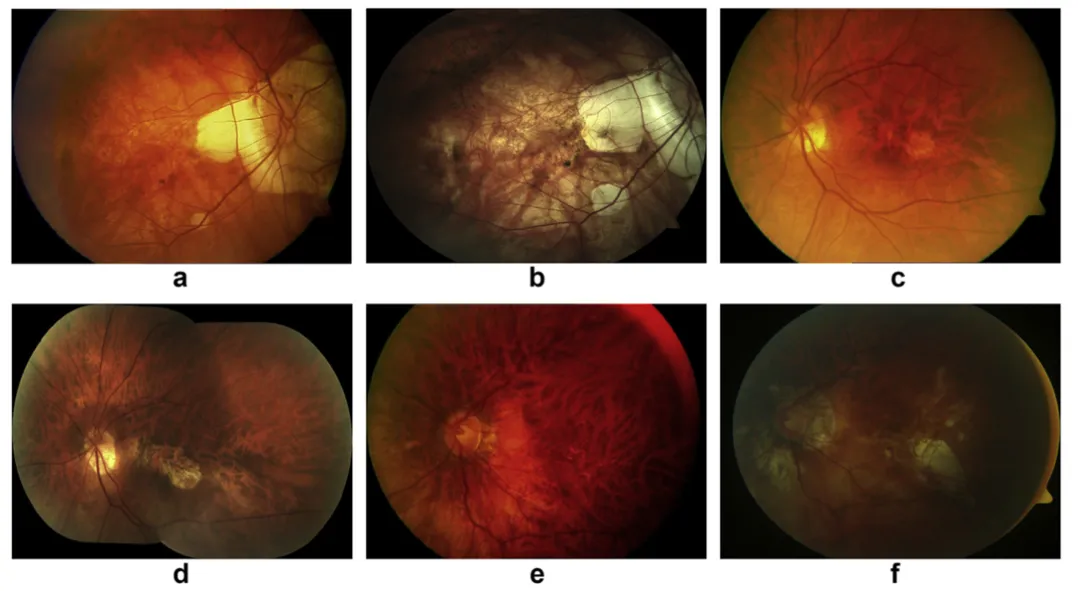
圖1:週邊視網膜萎縮(a、b)、視網膜劈裂邊緣(c、d)及漆裂紋(e、f)等眼底病變特徵
目前國際上常用的病理性近視病變分級標準為Ohno-Matsui 等提出的分級系統,即病理性近視-薈萃分析分型(META-PM分型)。
分類類別:
0 類:
此階段無近視性視網膜病變,眼底基本上處於相對正常狀態,尚未出現因病理性近視導致的特徵性改變,視力受影響程度極小。
1 類:
僅有豹紋狀眼底改變(tessellated fundus),這是由於眼軸增長,視網膜色素上皮層和脈絡膜變薄,使得眼底的血管紋理等結構變得更加清晰,呈現出類似豹紋的外觀,但此時還未出現明顯的視網膜萎縮等病變情況,視力可能開始稍有下降,相對不過對日常視物影響影響不大。
2 類:
存在瀰漫性脈絡膜視網膜萎縮(diffuse chorioretinal atrophy),意味著視網膜和脈絡膜開始出現較為廣泛的萎縮性改變,視網膜的功能逐漸受到影響,患者視力下降程度可能會有所加重,視物時可能會感覺清晰度、色彩飽和度等方面出現異常。
3 類:
出現斑狀脈絡膜視網膜萎縮(patchy chorioretinal atrophy),相較於2類的瀰漫性改變,此時萎縮呈現斑狀分佈,病變區域更加局限但程度更深,對視網膜功能的破壞進一步加劇,視力下降更為明顯,可能還會伴隨視物變形等情況出現。
4 類:
存在黃斑萎縮(macular atrophy),黃斑是視網膜上視覺最敏銳的部位,當黃斑發生萎縮時,視力會受到極為嚴重的損害,往往導致中心視力顯著下降,甚至可能出現中心暗點等情況,對閱讀、駕駛等需要精細視覺的活動造成極大阻礙(見圖2)。
“Plus” 病變補充:
除了上述五個主要類別,還定義了三個作為補充的「Plus」 病變,用於輔助更全面地評估病變程度:
-
漆裂紋(lacquer cracks):是視網膜色素上皮層和玻璃膜出現的細小、不規則的線狀裂紋,顯示視網膜結構的完整性已經受到破壞,增加了後續出現其他病變如脈絡膜新生血管等的風險。
-
近視性脈絡膜新生血管( myopic choroidal neovascularization ):新生血管的形成是一種病理性的代償反應,但這些血管往往結構和功能不完善,容易破裂出血,導致黃斑出血、滲出等,嚴重影響視力,而且一旦出血,吸收過程較為緩慢,容易反復出血,進一步加重病情(見圖3)。
-
Fuchs斑(Fuchs’ spot):表現為黃斑區的黑色或黑褐色的斑點狀病變,其實質是視網膜下的出血、滲出等物質逐漸機化形成的,同樣會影響黃斑的正常功能,導致視力下降、視物變形等問題。
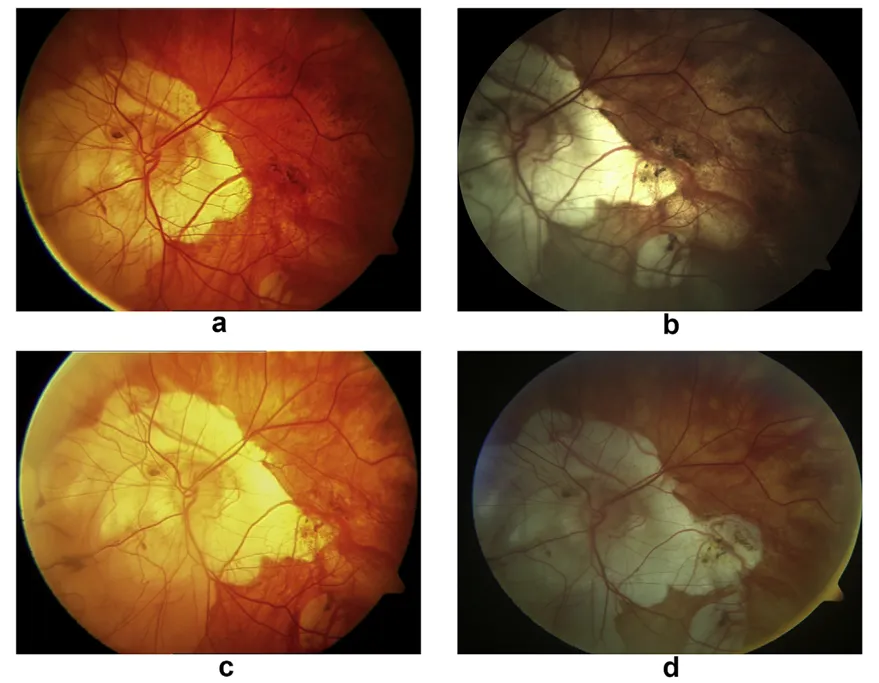
圖2:視盤週邊脈絡膜視網膜萎縮區域逐漸擴大,最後涉及黃斑
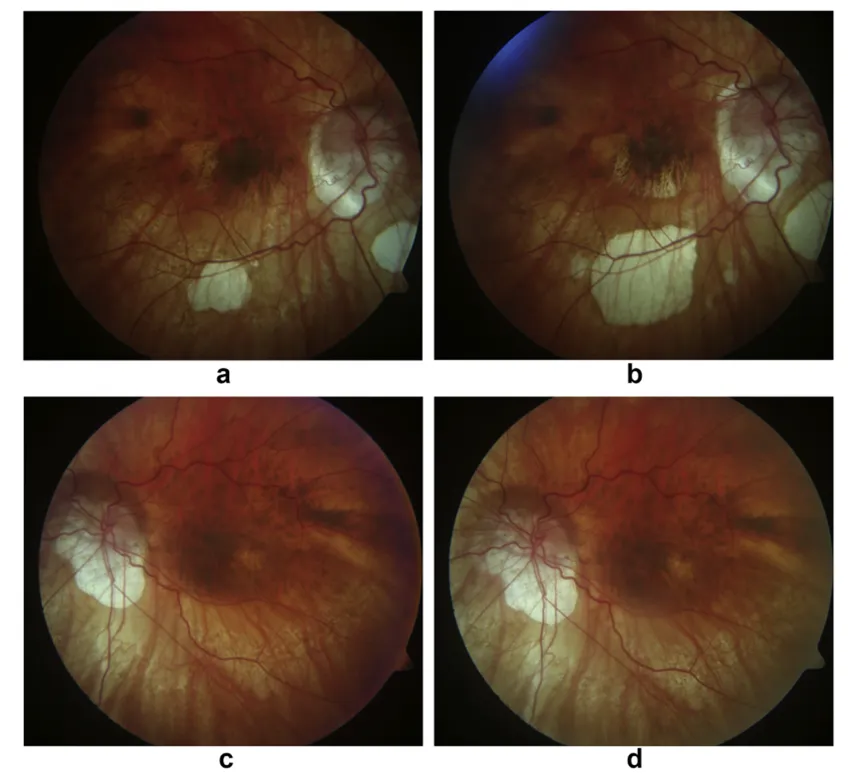
圖3:同一近視患者右眼(a,b)與左眼(c,d)的影像。注意左眼(cd)中圍繞中心已癒合的近視性脈絡膜新生血管周圍萎縮區域的進展情況
後鞏膜葡萄腫(posterior staphyloma)是病理性近視最典型的體徵,也是其主要標誌。其定義經歷了一定的發展和完善,最初被定義為眼球壁的一處向外膨出區域,其曲率半徑小於眼球壁周圍的曲率。不過,Ohno-Matsui 等人觀察到,視乳頭周圍及鼻側的鞏膜葡萄腫並不總是相較於周圍組織產生急劇的曲率變化,而是表現為眼球形狀的鼻側扭曲,進而對定義進行了補充。
雖然多數眼科醫師認同後鞏膜葡萄腫是近視性黃斑部病變的主要原因之一,但它並非唯一原因,即便沒有後鞏膜葡萄腫,眼軸的過度伸長也可能導致近視性黃斑病變,只是這種情況相對少見。後鞏膜葡萄腫的出現往往會決定更嚴重的病變變化以及更高的近視性黃斑病變患病率,例如近視牽引性黃斑病變、瀰漫性脈絡膜視網膜萎縮在有鞏膜葡萄腫的眼中更為常見,且最佳矯正視力通常更低。
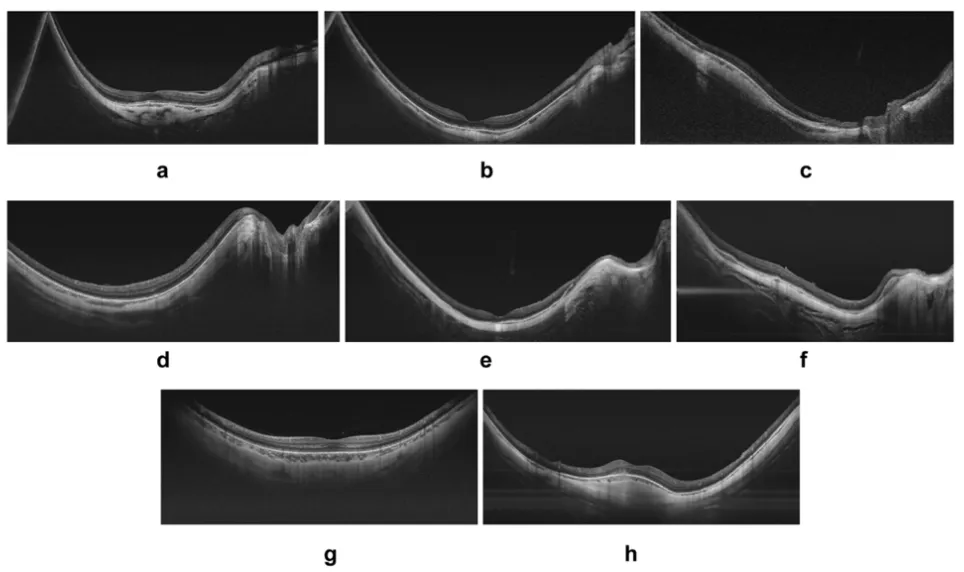
圖4:高度近視眼黃斑區的水平掃頻源光學相干斷層掃描(b-scan)影像。隨著眼軸長度的增加,可觀察到逐漸加劇的凹陷形態,從輕微凹陷(圖a)擴展至更顯著的凹陷(圖b)。在某些情況下,視盤位於凹陷的底部(圖c)。黃斑輪廓可能呈現規則形態(圖d、e),但在某些個例中,輪廓明顯不規則(圖f)。大多數情況下,垂直b-scan影像顯示為規則的凹面輪廓(圖g),不過偶爾也會出現穹頂狀的例外情況。黃斑部(後區)。
年齡和眼軸長度是高度近視患者出現病理性變化以及鞏膜葡萄腫進展的相關危險因子。光學相干斷層掃描(OCT)等影像技術為研究後鞏膜葡萄腫提供了有力手段(見圖4),不過在高度近視患者中,由於眼球後部特徵性的拉長,有時很難獲得高品質的影像。
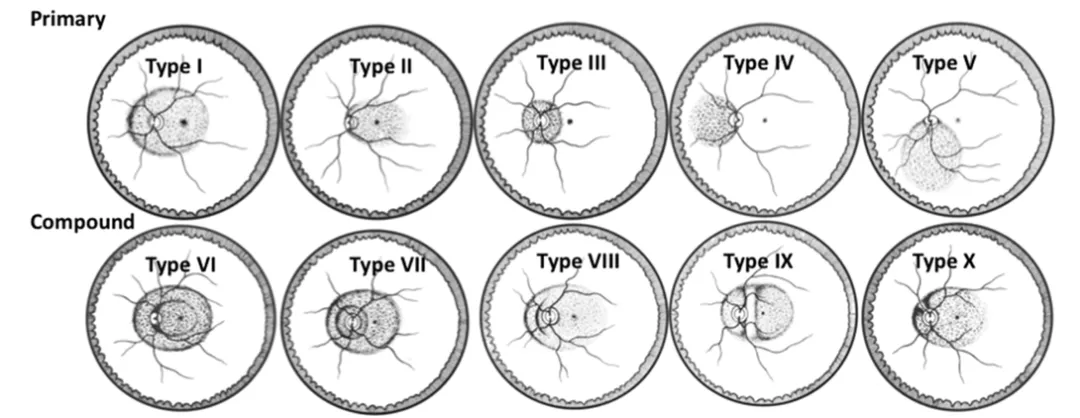
根據其累及範圍、與黃斑及視盤的位置關係等又可進一步細分(Curtin 曾將後鞏膜葡萄腫基於眼底鏡下表現分為10 種類型,見圖5,其中包括5 種原發性和5 種複合型。原發性鞏膜葡萄腫依據其所涉及的區域進行分類,例如涉及眼球後極(Type I)、黃斑區(Type II) IV)以及視盤下方區域(Type V)等。 I)是最常見的類型,而視乳頭周圍及下方的鞏膜葡萄腫相對罕見。 鞏膜葡萄腫通常會隨年齡增長而擴展和加深,最終趨於對稱。不等),它與近視性黃斑病變的發生發展密切相關。此分級系統透過對100 張病理性近視眼底照片進行評估,觀察者內的一致性達到≥85%,加權kappa 統計量≥0.6,觀察者間經過討論改進後加權kappa 統計量也能達到≥0.4 的較滿意水平,顯示出良好的可重複性和可靠性。
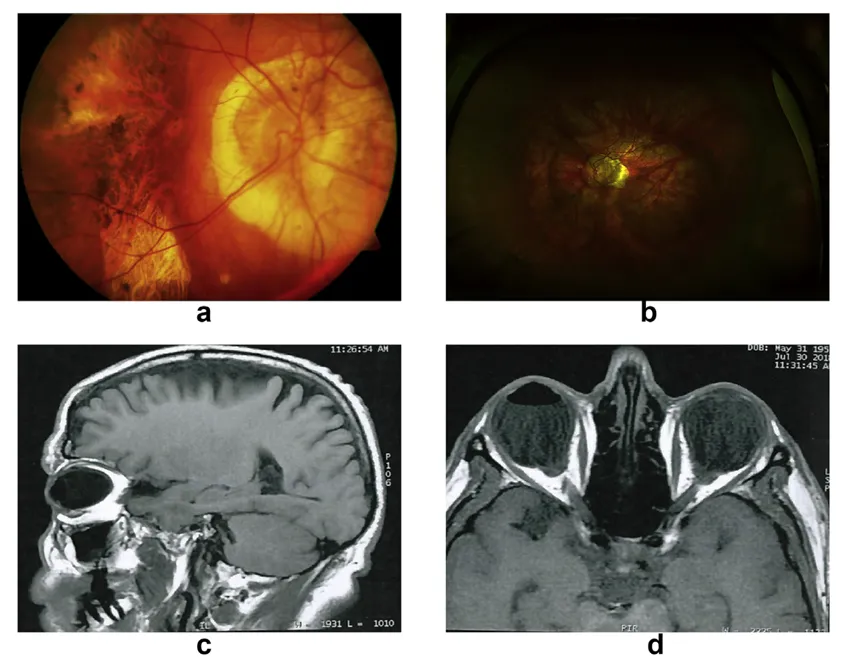
圖圖6:高度近視眼中顯著的視網膜色素上皮及脈絡膜視網膜萎縮伴隨垂直型後葡萄腫(圖a)。 34歲高度近視患者,鞏膜扣帶術後出現後葡萄腫(圖b)。無晶體高度近視患者左眼視網膜剝離術後磁振造影,顯示前房內氣體及後葡萄腫(圖c、d)
Ohno-Matsui 在Curtin 經典分類基礎上添加了伴有鼻側扭曲的鼻側和視乳頭周圍鞏膜葡萄腫。近年來,隨著影像技術的發展,有新的系統根據透過掃頻源OCT(SS-OCT)和磁振造影(MRI)所獲得的數據對鞏膜內曲率進行分類,發現高度近視眼中鞏膜內表面存在不同的曲率模式,不同模式與近視性脈絡膜視網膜病變等情況存在關聯。還有許多學者透過不同的影像學手段,如光譜域OCT(SD-OCT)、增強深度成像OCT(EDI-OCT)以及高解析度MRI 等,進一步研究後鞏膜葡萄腫與其他病變的關係,從不同角度完善對其的認識和分類(參考圖6)。

表1:近視性黃斑部病變新分類系統,綜合考量萎縮(A)、牽拉性(T)及新生血管性(N)成分
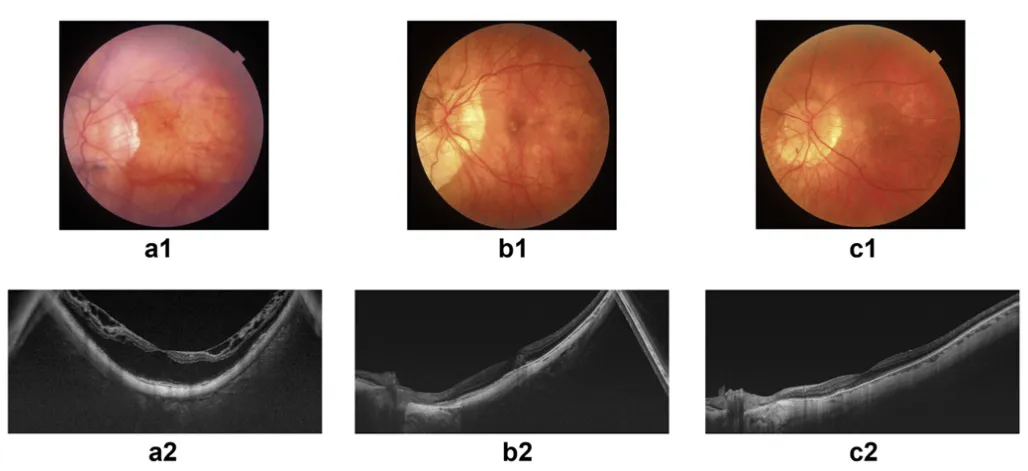
圖7:新型近視性黃斑部病變ATN分類系統範例: a) 高度近視患者,眼底攝影顯示漆裂紋,光學相干斷層掃描(OCT)顯示內外層視網膜劈裂;ATN分類:A1T2N1。 b) 患者表現為瀰漫性萎縮,眼底攝影可見細微的黃斑出血,OCT顯示活動性脈絡膜新生血管(CNV)病變;分類為A2T0N2a。 c) 高度近視患者,OCT檢查顯示無病變或牽引的鋪磚樣眼底患者,其ATN分期為A1T0N0。
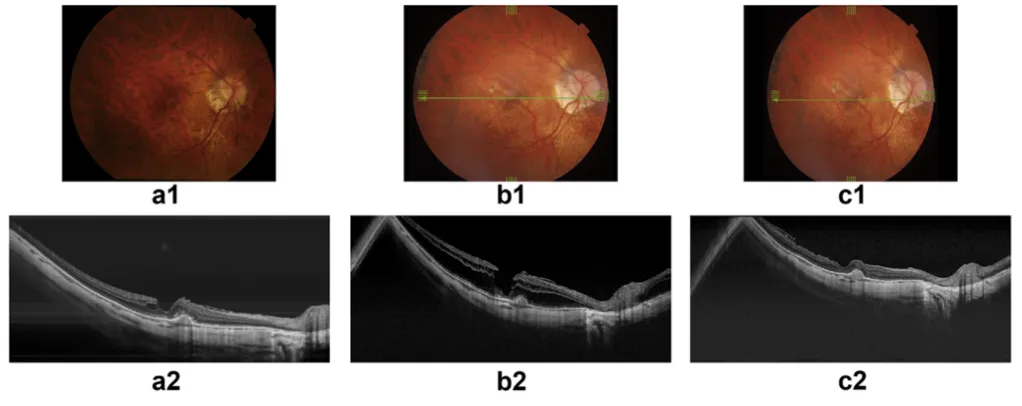
圖8:高近視患者追蹤與進展的ATN分類系統範例:a) 視網膜呈現棋盤樣外觀,存在活動性CNV病變,伴隨視網膜下及視網膜內液體積聚,但無黃斑裂孔(A1T0N2a)。 b) 八年後,患者主訴視力下降,表現為斑狀脈絡膜視網膜萎縮,出現Fuch斑及黃斑內層裂孔(A3T1N2s)。 c) 患者接受了經平坦部玻璃體切除術及內界膜剝離術。其黃斑裂孔完全癒合,轉歸為A3T0N2s期
- A(Atrophic)級-萎縮性改變:
A0:無近視性視網膜病變,眼底外觀相對正常,沒有明顯的脈絡膜視網膜萎縮、漆裂紋等典型的病理性近視眼底變化。
- T(Tractional)級-牽引性改變:
T0:無牽引性改變相關表現,視網膜結構相對正常,不存在因玻璃體視網膜牽引等導致的視網膜層間分離等異常情況。
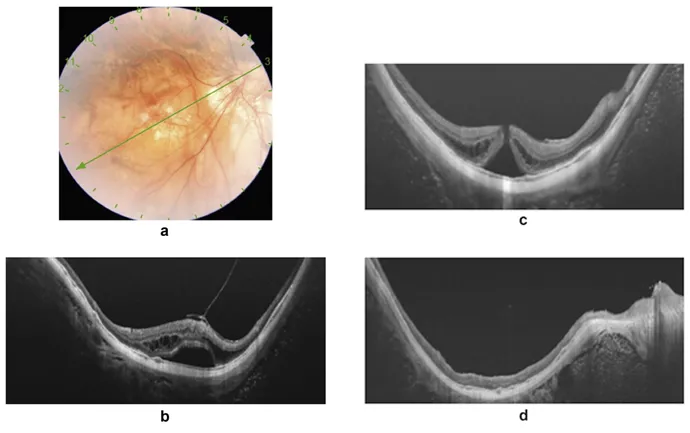
圖9:68歲女性患者,表現為黃斑部中心凹劈裂伴隨中心凹脫離,視力為20/100(圖a、b)。兩週後,病情惡化,出現全層黃斑裂孔(MH),視力降至20/400(圖c)。經玻璃體切除術+內界膜剝離+矽油填充術後三個月,光學相干斷層掃描顯示黃斑裂孔完全癒合,視力改善至20/40(圖d)。
-
N(Neovascular)級-新生血管性改變:
N0:無近視性脈絡膜新生血管形成,眼底沒有因新生血管生長導致的出血、滲出等改變,脈絡膜血管狀態相對穩定。
N1:出現早期的近視性脈絡膜新生血管,透過螢光素血管攝影(fluorescein angiography,FA)、OCT 等檢查可發現有新生血管的存在,此時新生血管可能處於相對不活躍狀態,視力開始受到一定影響,如出現視物變形、中心暗點等症狀。
N2:近視性脈絡膜新生血管處於活動期,有明顯的滲出、出血等表現,可導致黃斑區視網膜水腫、增厚,視力下降較為明顯,需要積極進行抗血管內皮生長因子(vascular endothelial growth factor,VEGF)等相關治療來控制病情進展(見圖10)。
N3:在新生血管病變後期,即使經過治療,仍出現了脈絡膜視網膜萎縮等併發症,圍繞著曾經的新生血管區域出現視網膜色素上皮和脈絡膜毛細血管萎縮,視力難以恢復到正常水平,且有繼續惡化趨勢。
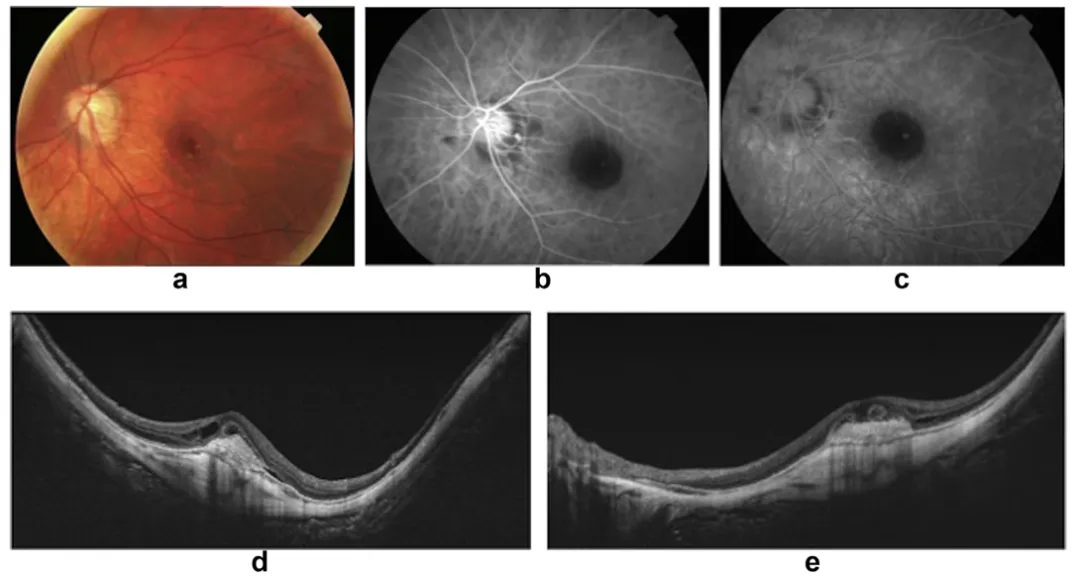
圖10:視網膜成像(a)、螢光血管攝影(b,c)及光譜域光學相干斷層掃描(d,e)顯示了一位高度近視伴隨近視性脈絡膜新生血管(mCNV)患者的檢查結果。這兩種技術的共同診斷敏感度可達97%,用於確診mCNV
本期文章,我們從病理性近視眼底病變的不同表現形式出發,深入學習了這些特徵發展出的對應分級方法和各級特徵。下期文章,將圍繞實際臨床案例展開,探討病變分級的臨床意義。期待您的再次關注!
參考文獻
【1】Ruiz-Medrano J, Montero JA, Flores-Moreno I 等。近視黃斑部病變:現況及新分類分級系統(ATN)的提案。 《視網膜眼科研究進展》2019;69:80–115
【2】葉玲, 陳倩, 胡剛, 謝建, 呂紅, 石燕, 尹燕, 朱建, 範燕, 何建, 徐曉. 基於新分類系統(ATN)的高度近視患者不同年齡組視力障礙與近視性黃斑病變的分佈及關聯分析.A Ophthalmol. 10.1111/aos.15020. Epub 2021年10月4日. PMID: 34605605; PMCID: PMC9291740
【3】Ohno-Matsui K, Kawasaki R, Jonas JB, Gemmy Cheung CM, Saw SM,Verhoeven VJM, Pillow CCW, Moriyama M, Shinohara K, Kawasaki Y, Yamazaki M, Meuer S,Ishibashi T, Yasuda M, Kawasaki Y, Yamazaki M, Meuer S,Ishibashi T, 分析TY,病理性近視的統合分析(META-PM) 研究小組,美國眼科雜誌 (2015),doi:10.1016/j.ajo.2015.01.022
【4】Gupta MP, Patel S, Orlin A, Marlow E, Chee RI, Nadelmann J, Chan RVP, DʼAmico DJ, Kiss S. 譜域光學相干斷層掃描在涉及黃斑部的鉅細胞病毒性視網膜炎中的發現。視網膜。 2018年5月;38(5):1000-1010。 doi: 10.1097/IAE.0000000000001644。 PMID: 28376042;PMCID: PMC5943072
【5】Ruiz-Medrano J, Flores-Moreno I, Ohno-Matsui K, Cheung CMG, Silva R, Ruiz-Moreno JM. 驗證近期開發的近視黃斑病變ATN分類和分級系統。視網膜。 2020年11月;40(11):2113-2118。 doi: 10.1097/IAE.0000000000002725。 PMID: 32073545;PMCID: PMC7575023

